関節リウマチに対する手術は、主に関節破壊が進行してしまった関節の再建を目的に実施されます。最近は治療薬の進歩により、国内の手術件数は減少傾向にあります。
(1)滑膜切除術
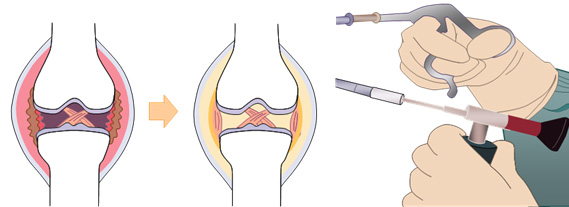
関節リウマチになると、関節の滑膜の増殖・肥大が起きます。これが関節の腫れや痛みの原因となるため、滑膜切除術が行われることがあります。
滑膜切除術は従来、関節を切開して行っていましたが、最近では関節鏡を用い、大きく切開しないでも手術ができるようになりました。
(2)人工関節置換術
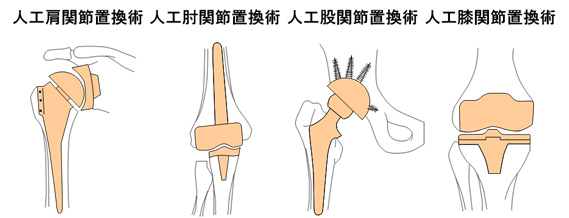
関節破壊が進行してしまった場合には、人工関節置換術が行われます。骨や関節の破壊された部分を取り除き、新たに人工関節に置き換える手術です。
人工関節置換術は、肩関節や肘関節、股関節、膝関節などに行われます。歩行困難となった患者様が歩行可能となるなど、機能向上やQOL(生活の質)向上が期待されます。
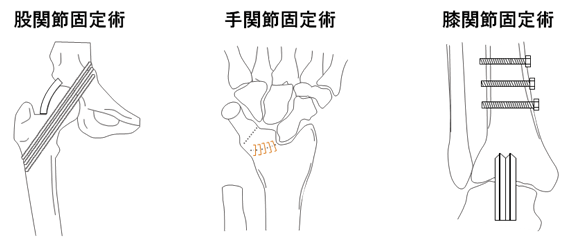
(3)関節固定術
関節破壊が進行してしまい、頻繁に脱臼(関節の骨がずれた状態)が起こる場合には関節固定術が行われます。
関節を金具で固定する手術です。関節は固定され動かなくなってしまいますが、脱臼を防ぎ、痛みを軽減することができます。股関節や手関節、膝関節、足関節、頚椎や脊椎などに行われます。